Pathologies génitales et scrotales
L’appareil génital masculin est composé du pénis et des testicules entourés d’une enveloppe cutanée appelée « scrotum ». Les pathologies génito-scrotales sont l’ensemble des pathologies, acquises ou congénitales, pouvant survenir au sein de ces organes, dont vous trouverez la liste non exhaustive ci-dessous.
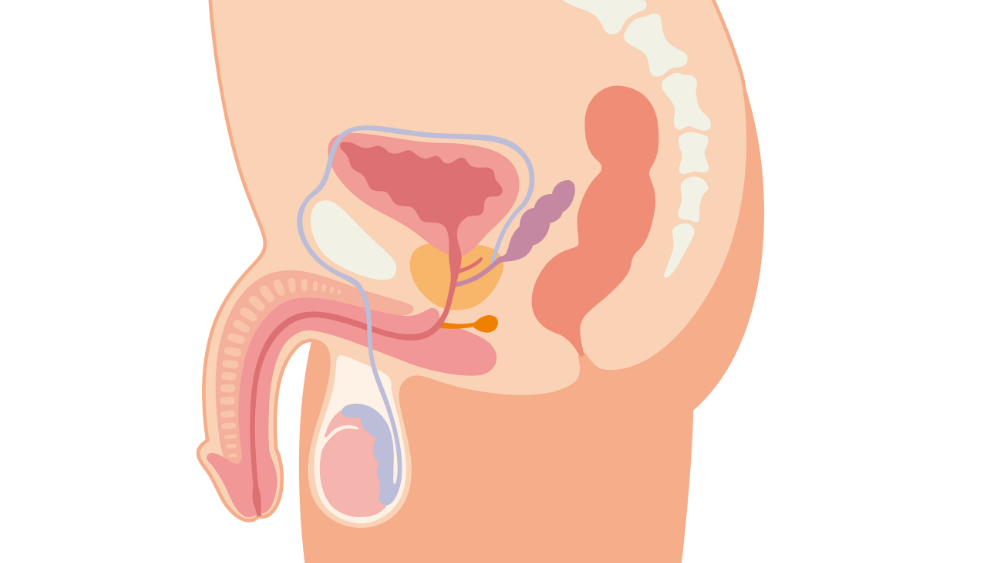
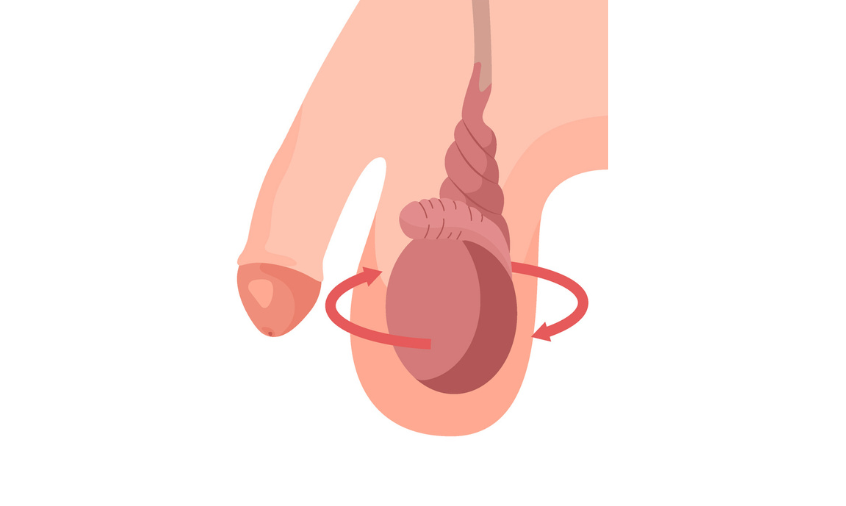
Le testicule est appendu dans le scrotum à l’extrémité d’un « cordon » composé de vaisseaux (artères et veines) et du canal déférent. Certaines variations anatomiques peuvent entraîner un déséquilibre du testicule lors de son augmentation de volume à l’adolescence, et ainsi une rotation brutale du testicule autour de son axe : ceci est responsable d’un twist des vaisseaux sur eux-mêmes avec souffrance testiculaire par défaut de vascularisation. La torsion du cordon spermatique est une urgence fonctionnelle. Au-delà de 6h d’ischémie, le testicule peut être nécrosé et perdre sa fonction exocrine (synthèse des spermatozoïdes).
La torsion du cordon spermatique peut survenir à tout âge ; cependant, le pic de fréquence reste la période pubertaire.
Devant toute douleur brutale d’un testicule, vous devez consulter en urgence un centre médical, idéalement dans les 2h. Au moindre doute, l’urologue procédera à une exploration sous anesthésie afin de « détordre » le testicule et le fixer.

Le prépuce est un repli de peau qui entoure le gland. Le phimosis est la situation où le prépuce est trop serré et que le décallotage est impossible. Un traitement local par corticoïdes peut être appliqué en 1e intention.
En cas d’échec, et si le phimosis se complique (douleurs en érection, difficultés à uriner, infections du prépuce = balanites, …), votre urologue pourra vous proposer une chirurgie d’exérèse appelée « posthectomie ».
Il est important de noter que dans le cas où l’exérèse du prépuce ne serait pas faite à visée médicale mais pour des raisons religieuse ou esthétique, le geste sera alors appelé « circoncision » . Tous les frais liés à l’intervention et à l’hospitalisation seront alors à votre charge, sans aide de la sécurité sociale. Un devis vous sera remis par votre urologue.
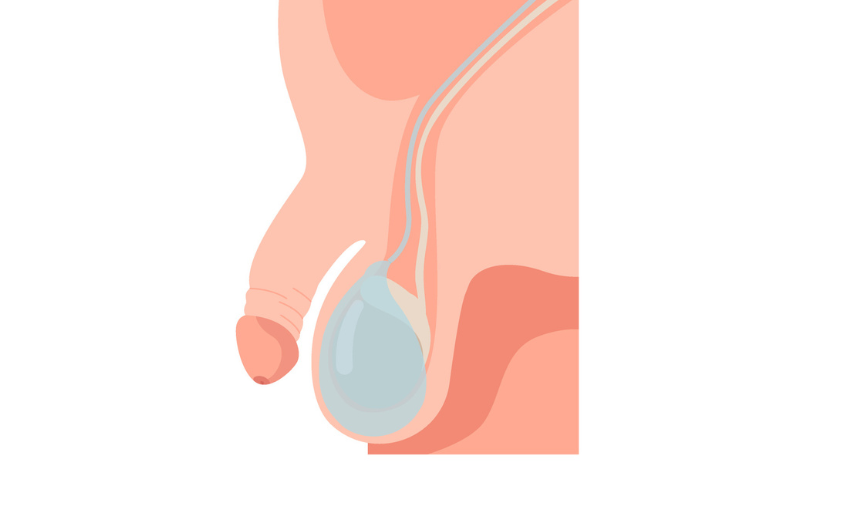
L’hydrocèle est une accumulation de liquide entre 2 fins feuillets qui entourent le testicule. Cette pathologie est parfaitement bénigne mais peut être responsable d’une gêne au quotidien en raison de l’augmentation de volume de la bourse.
La prise en charge est chirurgicale et consiste à mettre à plat l’hydrocèle et de réséquer ou plicaturer le feuillet responsable de la sécrétion de liquide qu’on appelle « vaginale ».
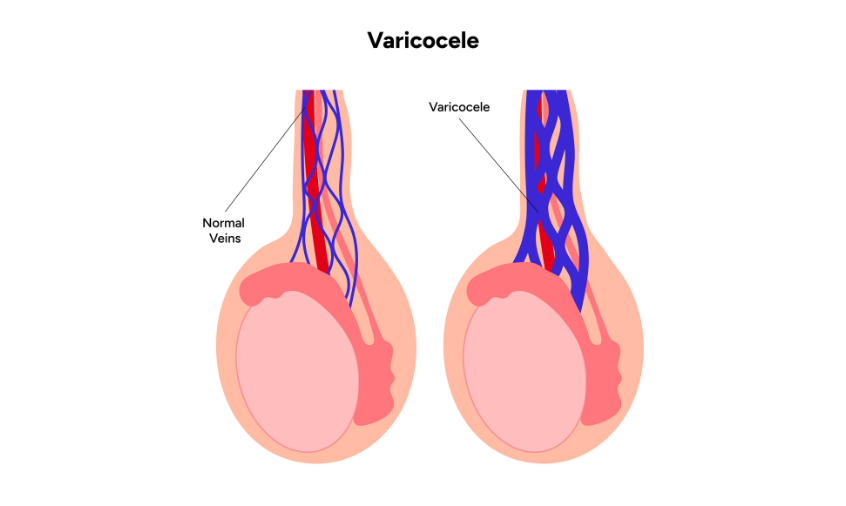
La varicocèle correspond à une dilatation tortueuse des veines du cordon spermatique. C’est une pathologie relativement fréquente puisqu’environ 15 % de la population masculine en serait porteur.
Le diagnostic est clinique +/- complété d’une échographie testiculaire avec étude vasculaire, l’ensemble permettant de grader la varicocèle – du grade 1 à 3 en fonction de l’importance de la dilatation. ll n’y a pas de corrélation directe entre le grade et le retentissement clinique ; et une varicocèle n’est pas forcément symptomatique.
Les indications de prise en charge sont bien établies :
- Varicocèle symptomatique (douleur testiculaire à type de pesanteur, surtout en fin de journée, après des efforts ou en cas de forte chaleur)
- Varicocèle responsable d’une souffrance testiculaire avec atrophie du testicule homolatéral (surtout chez l’adolescent)
- Varicocèle chez un patient infertile
Le traitement peut être chirurgical ou par radio-embolisation.
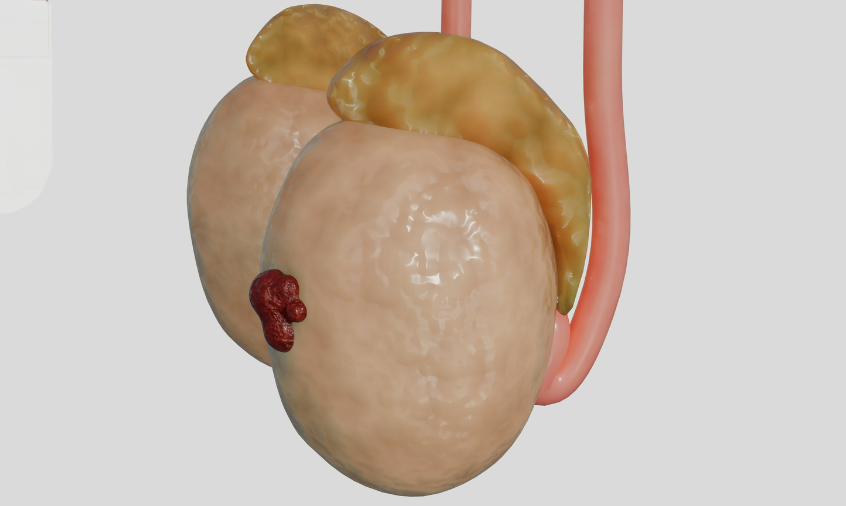
Le cancer du testicule prend naissance dans la majorité des cas au sein des cellules qui produisent les spermatozoïdes : on parle de tumeurs germinales. Il existe différents types de tumeurs et autant de plans de traitement adaptés.
Quoiqu’il en soit, le diagnostic sera quasiment toujours évoqué par la palpation d’une masse indurée au niveau d’un testicule.
Des examens complémentaires seront prescrits pour orienter le diagnostic et le pronostic :
- Biologie : dosage des marqueurs tumoraux
- Imagerie : échographie testiculaire voire IRM testiculaire dans certains cas spécifiques / scanner du corps entier
Le diagnostic de certitude sera posé après l’ablation du testicule (appelée « orchidectomie ») par votre urologue afin d’envoyer la pièce en analyse microscopique.
La plupart du temps, une surveillance rapprochée suffit dans les suites de l’intervention ; mais dans certains cas, des traitements complémentaires pourront vous être proposés (radiothérapie/chimiothérapie/curage ganglionnaire..).
Il est donc important de réaliser une autopalpation régulière des testicules, et de consulter sans attendre un urologue en cas de douleurs anormales, augmentation de volume, induration du testicule +++

